問70は患者の状態から何が起こっているかを見極める問題です。
まずは抗精神病薬によって起こり得る副作用を理解していることが大切ですね。
問70 28歳の男性A。Aは1か月前に幻覚妄想状態を発症し、1週間前に精神科病院を受診した。統合失調症と診断され、抗精神病薬の投与が開始された。本日の早朝、家族の呼びかけに反応がなく、無動であったため、精神科病院に救急車で搬送された。意識障害、40℃台の高熱、発汗、血圧上昇、四肢の筋強剛及び振戦を認める。頭部CT検査と髄液検査に異常はなく、血液検査では、白血球数の増加、炎症マーカーの亢進及びクレアチンキナーゼ〈CK〉の著明な上昇を認める。尿は暗赤褐色である。
Aの病態について、適切なものを1つ選べ。
①熱中症
②悪性症候群
③急性ジストニア
④セロトニン症候群
⑤単純ヘルペス炎症
1週間前に抗精神病薬が投与されたという周辺情報に加え、臨床所見と検査所見が示されております。
臨床所見は…
- 反応がなく、無動
- 意識障害
- 40℃台の高熱
- 発汗
- 血圧上昇
- 四肢の筋強剛及び振戦
- 頭部CT検査と髄液検査に異常はなし
- 血液検査では、白血球数の増加、炎症マーカーの亢進及びクレアチンキナーゼ〈CK〉の著明な上昇を認める
- 尿は暗赤褐色
…となります。
これらが該当する「抗精神病薬の副作用」を選択することが求められますね。
解答のポイント
思考の順は「抗精神病薬の副作用と見なす→各所見からどの副作用に該当するか判断する」ということになる。
よって「抗精神病薬の副作用を把握していること」「それらの副作用の臨床所見と検査所見を理解していること」が大切。
選択肢の解説
①熱中症
臨床上は状況から見て選択肢①は除外してよいと考えられます。
当然、熱中症になるような状況でないという周辺情報を聞き取った上ではありますが。
高温・高熱の条件下でエネルギー消費量の多い労働や運動をすると、循環系や水分・塩分の代謝系に失調が生じて、熱虚脱症、熱痙攣症、熱疲憊が起こります。
さらに、強い高温・高熱によって体温調節機能に失調をきたすと、発汗停止、高度の体温上昇、錯乱・せん妄などの精神症状が現れ生命の危険を伴うことがあります。
これらの高温・高熱条件による急性障害を総称して、熱中症と呼んでいます。
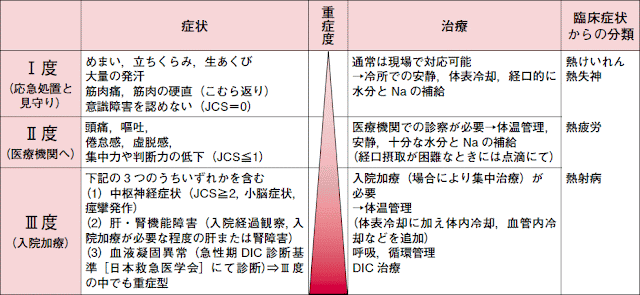
熱中症には日本神経救急学会による重症度分類があります。
改めて、症状だけを抜き出したうえ(上記以外にも見られる症状もあるのでそれも加えつつ)、事例と重なる部分に下線を引いていきます。
- Ⅰ度:眼前暗黒、気分が悪い、手足のしびれ、四肢・腹筋の痙攣、筋肉の硬直(こむら返り)、筋肉痛、血圧低下、皮膚蒼白、大量発汗
- Ⅱ度:強い疲労感、頭痛、吐き気、倦怠感、脱力感、、頻脈、めまい、下痢
- Ⅲ度:深部体温上昇、脳機能障害による意識混濁、譫妄状態、意識喪失、肝臓機能障害・腎臓機能障害、血液凝固障害
このように重なる部分も見られますが、重症度別に見てみると症状はバラバラだと言えます(重症度が異なる症状が混在している)。
また「血圧低下」などの症状に矛盾があり、検査所見も示されておりません。
これらから事例を熱中症と見なすのは困難であると考えられます。
よって、選択肢①は不適切と判断できます。
②悪性症候群
悪性症候群は、有病率0.02〜2%、死亡率は20〜30%とされ、抗精神病薬による最も重篤な副作用の1つとされている病態生理がほとんど解明されていない症候群です。
女性よりも男性で多く、季節的には夏季により多いとされます。
危険因子は脱水、栄養不足、気分障害か器質性脳症の存在、急速な電解質是正、身体拘束の使用、筋肉内注射の使用などです。
治療期間中いつでも生じうるが、80%が抗精神病薬開始後2週間内に起こるとされています。
意識障害、高熱(38〜41℃)、筋強剛、嚥下困難、振戦、尿失禁などを特徴とし、検査所見では白血球上昇及び血清クレアチンキナーゼ(CK)上昇、肝酵素の上昇などを認めます。
合併症として肺炎、腎不全などがあります。
※クレアチンキナーゼは、動物が持つ酵素で、筋肉の収縮の際にエネルギー代謝に関与している。CKは骨格筋・心筋が障害を受けた際に血液中へ流出する逸脱酵素として臨床上重要である。 心筋梗塞、筋炎、筋ジストロフィーなど心筋障害・筋疾患で血中濃度が上昇する。
対策は原因薬物を中止し、大量輸液を伴う対症療法です。
早期発見が治療の鍵となるため、周囲の支援者の役割は重大となります。
抗精神病薬の再投与は、回復してから数週間の無投薬期間を経た後に、低力価薬物を低用量から使用することが望ましいとされています。
上記の通り、事例の症状は悪性症候群が示す臨床像と一致しており、更に、検査所見が重なっていることが認められます。
また、こうした事例の状況においては致死率が高い緊急性のある事態を想定することが重要になります。
以上より、選択肢②が適切と判断できます。
③急性ジストニア
急性ジストニアは、抗精神病薬の代表的な副作用である錐体外路症状の一つです。
通常、薬物投与開始後数時間から数日で、最大10%の患者に出現するとされています。
急性ジストニアは、30歳以下の男性、25歳以下の女性、最近のコカイン使用、高力価薬の筋肉内投与などの症例で発現リスクが高いです。
症状は筋肉の異常収縮によるものですが、筋緊張を調節している大脳基底核という部分の働きの異常によっておこると考えられています。
ジストニアは、局所性ないし全般性に生じる急性持続性の痛みを伴う筋肉の収縮です。
起こりやすい部位としては、舌筋(突出や捻転)、下顎、頸部(発作的な斜頸)、及び背部(強直性後屈)などがあります。
眼球では両側性または片側性の眼球上転が起こります。
喉頭部ジストニアでは呼吸障害から死に至る場合もあります。
ジストニアは、患者にとって非常に苦痛かつ不愉快な症状であり、その再発を恐れコンプライアンス不良へとつながります。
ジストニアの治療では、早期診断及び速やかな抗ヒスタミン薬ないし抗コリン薬の静脈内投与が必要です。
ジストニアを予防する目的で、高力価の抗精神病薬に抗コリン薬が最初から併用される場合も多いが、抗コリン薬の長期使用は遅発性ジスキネジアのリスクを高めます。
上記の通り、急性ジストニアは抗精神病薬の代表的な副作用の一つではありますが、その臨床所見は事例と齟齬があることがわかります。
よって、選択肢③は不適切と判断できます。
④セロトニン症候群
SSRIの問題となりやすい副作用としては、消化器系の副作用、性機能障害(性欲の低下、性交不能、射精遅延、オルガスムの欠如など)、振戦、パーキンソン症状の悪化やアカシジアを含む錐体外路症状、悪性症候群、セロトニン症候群、賦活症候群、中断症候群などが挙げられます。
SSRI投与により脳内の細胞外セロトニン濃度が極端に高まると、セロトニン症候群と呼ばれる、時に重篤で致死的な副作用が現れる危険性があります。
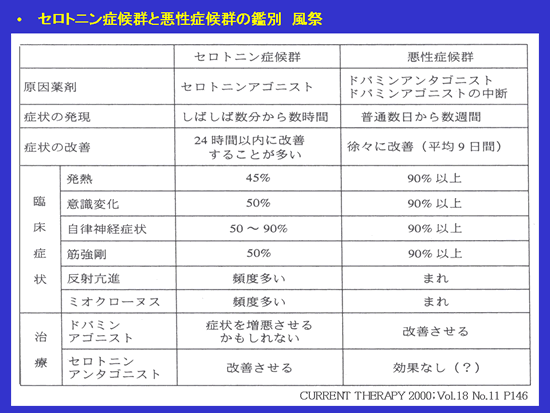
この状態は自律神経系の失調、過高熱、筋硬直、ミオクローヌス、錯乱、せん妄、昏睡などの症状を特徴とし、症状の上で悪性症候群にも一部類似し、両者の異同が問題になります。
事例では状況として抗精神病薬の投与があったことなどが示されており、このことがセロトニン症候群と悪性症候群の鑑別の重要なポイントであると言えます。
また症状の発現までの時間を考えても、本事例では悪性症候群の可能性が高いと考えるのが妥当です。
以上より、選択肢④は不適切と判断できます。
⑤単純ヘルペス炎症
単純ヘルペス脳炎は、単純ヘルペスウイルスによる髄膜脳炎で、未治療例では重篤な臨床症状を示し、予後不良例が多くなります。
頭痛、発熱を持って急性または亜急性の発症様式を示し、記銘力障害、異常行動などの精神症状、失語症、あるいは痙攣を呈し、意識障害が進行することが多いとされています。
頭部CTにて側頭葉に低吸収域を認めることがあり、病理では壊死、時に出血を伴う封入体脳炎です。
血液及び髄液中の抗体を酵素免疫測定法にて証明して診断します。
上記の通り、本事例においては頭部CTの所見の有無が重要な鑑別点になりますし、臨床所見としても矛盾する点が見受けられます。
よって、選択肢⑤は不適切と判断できます。